Neuro
Nervsystemet och immunförsvaret är två av kroppens viktigaste kontrollsystem och det samarbetar nära för att skydda oss och hålla kroppen i balans. Det är därför inte helt korrekt att beskriva nervsystemet och immunförsvaret separat men det kan ändå ge en bakgrund.
Samarbetet mellan nervsystem och immunförsvar kallas ofta för neuroimmun kommunikation
En central koppling går via hjärnan och kroppens stressystem. När du upplever stress aktiveras nervsystemet, särskilt det sympatiska nervsystemet och HPA-axeln (hypotalamus – hypofys – binjureaxeln). Det leder till frisättning av hormoner som kortisol och adrenalin. Dessa ämnen påverkar immunförsvaret direkt – på kort sikt kan det aktivera vissa immunceller och detta är positivt, men vid långvarig stress kan det i stället dämpa immunförsvaret och göra oss mer mottagliga för infektioner och neuroinflammation. Ref Jiang, Jan Hillert och Tomas Olsson 2020
Kommunikationen går också åt andra hållet. När immunförsvaret upptäcker en infektion frisätter det signalämnen som kallas cytokiner. Dessa kan påverka hjärnan och nervsystemet, vilket gör att du känner dig trött, får feber eller tappar aptiten. Det är alltså inte bara själva infektionen som gör dig sjuk. Det är också kroppens eget sätt att signalera att du behöver vila.
Neuroinflammation kan visa sig som hjärntrötthet, svår Fatigue, hjärndimma, koncentrationsproblem, minnesproblem, muskelvärk, nedstämdhet, depression m fl.
Det finns även direkta kopplingar mellan nerver och immunceller. Vissa immunceller har receptorer som gör att det kan reagera på signaler från nervsystemet.
Dessutom kan nerver i till exempel tarmen påverka immunförsvaret lokalt vilket är en viktig del av kroppens skydd mot bakterier. Sammantaget fungerar nervsystemet och immunförsvaret som ett samordnat team.
Nervsystemet upptäcker och tolkar förändringar i omgivningen medan immunförsvaret bekämpar hoten. Tillsammans ser det till att kroppen kan reagera snabbt, anpassa sig och återhämta sig när något stör balansen.
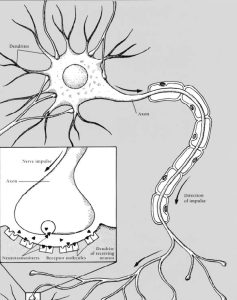
Centralt vid MS är hjärnans nervceller, så kallade neuron. I den etablerade vården ligger fokus främst på skadorna på myelinet, medan vi i vår behandling i stället fokuserar på signalsubstanserna och synapserna.
Inom den traditionella sjukvården förklaras de neurologiska symtomen med att kroppens eget immunförsvar angriper myelinet, det fettskikt som skyddar nervtrådarna (axonen). Det leder till inflammation i myelinet och de skador som uppstår läker med ärrvävnad, så kallade plack. När myelinet är skadat kan nervimpulserna inte ledas vidare på rätt sätt och det är då de neurologiska symptomen uppstår.
Vi utgår från ett synsätt där fokus ligger på hjärnans signalsubstanser, som omvandlar den elektriska impulsen i axonet till en kemisk signal. Dessa signalsubstanser frisätts i synapsen och stimulerar receptorerna på nästa nervcell, vilket gör att signalen kan föras vidare genom nätverket av neuron.
Den kemiska synaptiska signalöverföringen är ytterst komplex, då den bl a påverkas av tillgången på råvaror, enzymens aktivitet, receptorer och transportörer. Detta kan bidra till att symtomen hos olika individer är så olika och kan ändra sig över tid, t o m från stund till stund eller från dag till dag, där faktorer som kost, sömn och fysisk eller psykisk belastning påverkar signalsubstansbalansen.
Denna kemiska signalöverföring är mer komplex än den etablerade förklaringen, som utgår från att den elektriska signalen i axonet- vid myelinskador ger upphov till symtomen.
Efter att man har analyserat om det finns brist eller obalans i signalsubstanserna kan dessa i många fall kompenseras och balansen delvis eller helt återställas.
Signalsubstanserna kan beskrivas som nycklar som låser eller låser upp, medan receptorerna fungerar som nyckelhål. För att nervsystemet ska fungera optimalt behöver det råda balans mellan glutamat och GABA. Noradrenalin och acetylkolin ska vara i balans, dopamin och serotonin likaså och så även glutamat och GABA.
Signalsubstanser -varifrån kommer de?
Signalsubstanser bildas av de näringsämnen vi får i oss genom maten, främst protein och nyttigt fett. Protein bryts ner till aminosyror, som sedan används som byggstenar. Till exempel bildas tyrosin (från den essentiella aminosyran fenylalanin), som är utgångspunkt för dopamin och noradrenalin. För att bilda serotonin krävs aminosyran tryptofan. Dessa tre – dopamin, noradrenalin och serotonin kallas monoaminer.
En annan viktig signalsubstans, acetylkolin behöver kolin som byggsten. Kolin är en fettliknande substans som bland annat finns i äggula. Det finns också kosttillskott som innehåller kolin.
Glutamat, ytterligare en viktig signalsubstans finns rikligt i många olika livsmedel.
Var bildas signalsubstanserna?
Signalsubstanserna tillverkas i nervcellerna efter att blodet har transporterat dit deras byggstenar. För att denna syntes ska ske krävs även specifika enzymer samt vitaminer och mineraler som fungerar som kofaktorer i de enzymatiska reaktionerna.
Var förvaras signalsubstanserna?
De lagras i små blåsor (vesiklar) i den presynaptiska nervändan (terminalen). När en elektrisk impuls färdas längst det myeliniserade axonet och når nervändan stimuleras frisättningen av signalsubstanser till synapsklyftan – det lilla mellanrummet mellan två nervceller. Där binder de till receptorer på nästa nervcell, vilket gör att nervsignaler kan fortsätta vidare i nätverket.
Efter frisättning finns två möjliga vägar för signalsubstanserna i synapsen:
Återupptag: De tas tillbaka in i nervcellen via återupptagmolekyler för att användas igen. Det är här läkemedel som SSRI och SNRI verkar genom att hämma återupptaget så att mer signalsubstans stannar kvar i synapsen.
Nedbrytning och elimination – de bryts ner av enzymer och utsöndras.
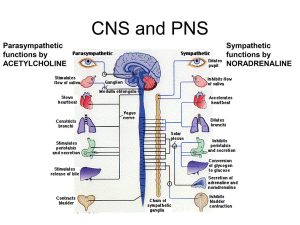
Balans mellan noradrenalin och acetylkolin
Kroppen har två automatiska (autonoma) nervsystem som samarbetar för att hålla oss i balans.
Det sympatiska nervsystemet, där noradrenalin är en central signalsubstans, aktiveras vid stress och ”kamp eller flykt” och gör bland annat att hjärtat slår snabbare, andningen ökar och matsmältningen, tarm -och blåsaktiviteten bromsas.
Det parasympatiska nervsystemet, som använder acetylkolin via vagusnerven förknippas med ”rest, digest and restore”. Det hjälper kroppen att varva ner genom att sänka pulsen, lugna andningen och stimulera matsmältning, tarm-och urintömning.
De här är två systemen fungerar som kroppens inbyggda gas och broms och är ständigt aktiva i olika grad. Att förstå hur det påverkar hjärta, andning, tarmar, blåsa och energinivåer kan ge nycklar till att tolka sina egna stressreaktioner, sin trötthet eller sitt behov av återhämtning.
En väg i denna förståelse är HRV (Heart Rate Variability) som beskriver hur mycket tiden mellan hjärtslagen varierar, mätt i millisekunder. Ett EKG kan se helt regelbundet ut för ögat men i millisekunder mätt är det en tidsskillnad mellan hjärtslagen. Noradrenalin ökar hjärtfrekvensen och acetylkolin minskar den.
Generellt förknippas hög HRV (många millisekunders skillnad mellan hjärtslagen) med flexibel autonom reglering och bättre återhämtningsförmåga, medan låg HRV ofta ses vid stress eller obalans i nervsystemet. Men HRV är bara en pusselbit och behöver alltid tolkas i sitt sammanhang.
Här är olika tekniker för att öka HRV.
- Andningsövningar med långsam jämn andning fem sekunder in, fem sekunder ut med ungefär 5–6 andetag per minut.
- Positiva känslor som tacksamhet, kärlek och medkänsla.
- Meditation och mindfulness med fokuserad närvaro och djup avslappning.
- Fysisk rörelse – lätt träning som promenader, yoga eller qigong.
Balansen mellan dopamin och serotonin
Dopamin, tillika en reserv för noradrenalin kan man se som hjärnans driv – och motivationssignal. Det bildas i särskilda nervceller i hjärnan och skickar signaler till områden som bland annat styr belöning, motivation, känslor och rörelser. När vi gör något som är bra för överlevnad – äter, dricker, söker närhet, lyckas med något – frisätts dopamin och ger en känsla av ”det här vill jag göra igen”.
Samma system kan dock kidnappas. Snabba kickar från till exempel mobilscrollande, spel, socker eller droger kan ge kraftiga men kortvariga toppar av dopamin. Då börjar hjärnan jaga just dessa snabba belöningar i stället för sådant som är långsiktigt bra, som sömn, återhämtning, rörelse och meningsfulla relationer.
Om dopaminsystemet blir kraftigt överaktiverat kan det ge hallucinationer och psykosliknande tillstånd hos sårbara personer.
Serotonin kallas ofta” må- bra- substans”, men man kan lika gärna beskriva det som en stabiliserande signal. Serotonin hjälper till att dämpa oro, irritabilitet, nedstämdhet, aggressivitet och kan också påverka hur vi upplever smärta. Det minskar aptiten på både mat och sex när kroppen fått tillräckligt och hjälper till att skapa en känsla av nöjdhet och mättnad – ”nu räcker det”.
En stor del av kroppens serotonin bildas faktiskt i tarmen, där det påverkar tarmrörelser och samspelar med immunförsvaret. En mindre del bildas i hjärnan och påverkar där humör, sömn och stressystem. Från serotonin bildas också sömnhormonet melatonin, som hjälper kroppen att ställa in dygnsrytm och talar om när det är dags att sova.
Om serotoninsystemet blir kraftigt påverkat, till exempel när flera läkemedel som ökar serotonin kombineras, kan ett tillstånd som kallas serotonergt syndrom uppstå. Då kan man få symtom som oro, förvirring, illamående, svettningar, hjärtklappning, darrningar och ryckningar i musklerna. Det är ett tillstånd som kräver medicinsk bedömning men är lyckligtvis ovanlig ett när läkemedel används korrekt.
Dopamin och serotonin hänger nära ihop, bland annat eftersom samma enzym (Aromatisk L-aminosyra-dekarboxylas -AADC) kan styra om byggstenarna till antingen dopamin- eller serotoninproduktion. Det visar hur tätt kopplade dessa system är i hjärnans reglering av beteende och känsloläge.
En användbar bild är att dopamin signalerar ” ut och jaga det du behöver för att överleva”, medan serotonin signalerar ”nu är jag nöjd, jag har fått det jag sökte och kan vila i tillfredsställelse”. Den tolkningen är inte en vetenskaplig sanning utan en pedagogisk metafor som fångar relationen mellan driv och mättnad i hjärnan.
Balansen mellan Glutamat och GABA– hjärnans gas och broms
Glutamat är hjärnans viktigaste exitatoriska signalsubstans. Vi behöver den för att vara vakna, alerta och mentalt aktiva. GABA (gamma- amino- smörsyra, på engelska Gamma -Amino- Butyric- Acid) är den överordnade inhibitoriska signalsubstansen som bromsar och balanserar glutamatets aktiverande effekter.
Man kan likna hjärnan vid en bil där glutamat är gasen och GABA bromsen. Glutamatet ser till att motorn går i gång – du blir vaken, fokuserad och redo att agera. GABA ser till att bilen inte skenar i väg utan gör det möjligt att varva ner, känna lugn, somna och återhämta sig.
Glutamat fungerar också som råvara till GABA. För att omvandla glutamat till GABA krävs ett särskilt enzym, glutamatdekarboxylas (GAD), som fungerar som ”mekanikern” som bygger om gas till broms. När GAD arbetar som det ska hålls balansen mellan gas (glutamat) och broms (GABA) på en hälsosam nivå.
Många faktorer kan försämra denna omvandling från glutamat till GABA. Bland annat kan brist på magnesium och vitamin B6 samt långvarig stress påverkar omvandlingen. Infektioner och inflammation kan påverka GAD negativt. Hos vissa personer kan det dessutom bildas antikroppar mot GAD, vilket kan blockera enzymet och minska GABA produktionen.
Resultatet kan bli en hjärna med mycket gas men för svag broms – ett nervsystem som lätt blir överaktiverat, stressat och överkänsligt. När gas och broms däremot är i balans kan du både gasa när du behöver prestera och bromsa när du behöver vila och återhämta dig
Dessa sidor är tänkta som ett stöd för dig som vill utforska hur nervsystemet, vardagens belastningar och återhämtning hänger ihop och kanske hitta egna spår till ökad förståelse av din kropp och dina reaktioner.
Mina kliniska observationer av olika typer av MS utifrån obalanser i signalsubstanser
Vid låga nivåer av noradrenalin får acetylkolin starkare genomslag och kan ge upphov till följande symtombild:
Symptombild 1 – För lite noradrenalin i förhållande till acetylkolin
En trött och orkeslös person som blir svag av värme, där lätt avkylning kan upplevas som stärkande. Urinblåsan vill ofta tömma sig. Vi kallar det ”bråttomblåsa”. Mängden urin kan dock vara liten. Den här personen är snabbt uttröttbar och lider ofta av den trötthet som kallas Fatigue. Benen är oftast tunga. De kan ha mycket saliv i munnen, lågt blodtryck och puls. De visar sällan ilska. De har ofta svårt att hävda sig själva och att säga nej. De kan vara nedstämda.
Alla dessa symptom behöver inte förekomma för att man ska tillhöra denna symptombild.
Vid låga nivåer av acetylkolin får noradrenalin starkare genomslag och kan ge upphov till följande symtombild:
Symptombild 2 – För lite acetylkolin i förhållande till noradrenalin
Denna person är inte lika trött som den i symptombild 1. Ofta förekommer en känsla av att vara frusen ”ända in i märgen”, så värme upplevs oftast positivt. Kyla leder till stelhet. Det kan vara svårt att svettas så temperaturregleringen fungerar ofta inte normalt. Pulsen kan vara förhöjd. Ofta förekommer svårigheter att tömma urinblåsan och kan, ifall obalansen får fortskrida, efter en tid leda till urinstopp med kateterisering som följd. Kan vara känslig för ljud. Ofta lite för stora pupiller som leder till ljuskänslighet. Solglasögon behövs ofta. Förstoppning är vanligt. Intellektuella funktioner och närminne kan vara påverkat. Det kan vara svårt att slappna av.
Alla dessa symptom behöver inte heller här förekomma för att man ska tillhöra denna symptombild.
Vid låga nivåer av serotonin får dopamin/noradrenalin starkare genomslag och kan ge följande symtombild:
Symptombild 3 – För lite serotonin i förhållande till noradrenalin
Denna person är en ”orolig” själ. Ofta trött på grund av sömnsvårigheter. Tankarna mal och mal i huvudet. Ofta återkommer samma tankemönster. Känner alltid oro både nu och inför framtiden. Har ofta känselstörningar (domningar, pirrningar, stickningar) som kan övergå till smärta. Ofta nedstämd, ibland deprimerad.
Inte heller alla dessa symptom behöver förekomma för att man ska till höra denna symptombild.
När den lägre signalsubstansen höjs med tillskott eller medicinering är det viktigt att hålla ett öga på den som tidigare dominerade, så att nervsystemet kan återfå sin balans.
Som jag tidigare har beskrivit har jag gått från att fokusera på myelinskadan (strukturen) vid MS till att i stället betona den funktion som styrs av olika signalsubstanser. Min allra första referens på detta område, som jag också fått via min mentor, Kerstin Berne- Fromell är artikeln ” Is multipel sclerosis the equivalent of Parkinson`s for noradrenalin? Den kom redan 1987.
Sedan dess har det kommit många artiklar om signalsubstanser (neurotransmittorer) i centrala nervsystemet och deras relationen till både neurologiska sjukdomar och immunförsvaret.
Monoaminer är benämningen på dopamin, noradrenalin och serotonin.
Här vill jag fokusera på några studier – en är ” The distinct roles of Monoamines in multiple sclerosis: A bridge between the immune and nervous system från 2021.
I denna studie framförs särskilt hur ”Monoaminer interagerar ömsesidigt och reglerar både nervsystemet och immunförsvaret.
Inflammation och strukturella skador leder till monoaminerg dysfunktion vid multipel skleros.
Dysfunktion i de monoaminerga systemen påverkar patogenesen vid MS.
Minskning eller dysfunktion av monoaminer bidrar till trötthet och depression vid MS.
Många läkemedel som riktar sig mot monoaminer utvärderas som potentiella nya behandlingar av MS”.
I ” System-level hypothesis of dopamine imbalance in early multiple sclerosis” från 2025 konstaterar författarna -”Nya forskningsrön belyser störd reglering av signalsubstanser – särskilt dopamin – som en avgörande faktor i sjukdomens patofysiologi.
I “Serotonergic drug repurposing in multiple sclerosis: A new possibility for disease – modifying therapy” från 2022 skriver författarna “Investigation of neuroimmune interactions is one of the most developing areas in the study of multiple sclerosis pathogenesis. Recent evidence suggests the possibility of modulating neuroinflammation by targeting biogenic amine receptors”.
Dessa nya studier och deras slutsatser lyfter fram signalsubstansernas betydelse vid Multipel Skleros.
Referenser
Monoamines (dopamin, serotonin and noradrenaline) in MS
- Is multiple sclerosis the equivalent of Parkinson´s disease for noradenaline Berne-Fromell K et al 1987
- MRI changes in multiple sclerosis following treatment with lofepramine and L-phenylalanine Puri BK et al 2001
- A randomised placebo controlled exploratory study of vitamin B-12, lofepramine and L-phenyylalaning (the ”Cari Loder regime”) in the treatment of multiple sclerosis Wade DT et al 2002
- Amantadine for fatigue in multiple sclerosis Taus C et al 2007
- Effects of fluoxetine on disease activity in relapsing multiple: a double-blind, placebo-controlled, exploratory study Mostert JP et al 2008
- Therapeutic Potential of Fluoxetine in Neurological Disorders Mostert JP 2008
- Increasing CNS noradrenaline reduces EAE severity Simonini MV et al 2010
- Locus coeruleus damage and noradrenaline reductions in multiple sclerosis and expermental autoimmune encephalomyelitis Polak PE et al 2011
- A comparative examination of the anti-inflammatory effects of SSRI and SNRI antidepressants on LPS stimulated microglia Tynan RJ et al 2012
- Altered serotonin transporter availability in patients with multiple sclerosis Hesse S et al 2014
- The dopamine imbalance hypothesis of fatigue in multiple sclerosis and other neurological disorders Dobryakova E et al 2015
Monoamines (dopamine, serotonin noradrenaline) in MS
- Causes,consequences and cures for neuroinflammation mediated via the locus coeruleus: noradrenergic signaling system Feinstein DL et al 2016
- Dopamine, T-cells and multiple sclerosis (MS) Levite M et al 2017
- Serotonin: A mediator of the gut-brain axis in multiple sclerosis Malinova TS et al 2018
- Effects of Fluoxetine on Hippocampal Neurogenesis and Neuroprotection in the Model of Global Cerebral Ischemia in Rats Khodanovich M et al 2018
- Targeting the Dopaminergic System in Autoimmunity Vidal PM, Pacheco R 2020
- Dopaminergic Therapeutics in Multiple Sclerosis: Focus on Th17-Cell Functions Melnikov M et al 2020
- Critical Neurotransmitters in the Neuroimmune Network Wesley Hodo T et al 2020
- Cognitive fatigue in multiple sclerosis is associated with alterations in the functional connectivity of monoamine circuits Cercignani M et al 2021
- Antidepressants on Multiple Sclerosis: A Review of In Vitro and In Vivo Models Stamoula E et al 2021
- Serotoninergic system targeting in multiple sclerosis: the prospective for pathogenetic therapy Melnikov M et al 2021
- The distinct roles of monoamines in multiple sclerosis: A bridge between the immune and nervous systems? Carandini T et al 2021
Monoamines (dopamine, serotonin, noradrenaline) in MS
- Exploring the Role of Neurotransmitters in Multiple Sclerosis: An Expanded Review Enes Akyuz et al 2023
- Monoaminergic network abnormalities: a marker for multiple sclerosis-related fatigue and depression Carotenuto A et al 2023
- Monoaminergic network dysfunction and development of depression in multiple sclerosis: a longitudinal investigation Mistri D et al 2024
- Resting state functional connectivity modifications in monoaminergic circuits underpin fatigue development in patients with multiple sclerosis Margoni M et al 2024
- Locus Coeruleus-Norepinephrine System: Spheres of Influence and Contribution to the Development of Neurodegenerative Disease Nikolenko VN et al 2024